Tiêm vắc xin phòng bệnh phế cầu khuẩn
Tiêm phòng phế cầu là gì?
Tiêm chủng nói chung là một biện pháp phòng ngừa được thiết kế để ngăn bạn mắc bệnh.
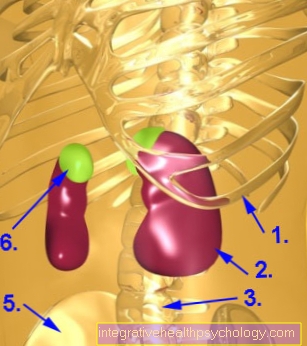
Phế cầu là một loại vi khuẩn đặc biệt, là nguyên nhân phổ biến nhất của bệnh viêm phổi ở các cơ sở ngoại trú. Về nguyên tắc, đó là một bước phòng ngừa nhằm ngăn ngừa bạn bị viêm phổi trong quá trình này.
Với việc chủng ngừa, người ta cố gắng chỉ cho cơ thể “hướng dẫn xây dựng” cho các tế bào phòng thủ đặc biệt để - trong trường hợp bị nhiễm trùng phế cầu - nó có thể sử dụng các tế bào phòng vệ một cách nhanh chóng và do đó ngăn ngừa được bệnh viêm phổi thực sự.
Tiêm phòng chống lại những gì?
Việc chủng ngừa - như đã đề cập ở trên - chủ yếu giúp chống lại sự phát triển của bệnh viêm phổi.
Ngoài ra, phế cầu còn có thể là nguyên nhân gây ra các bệnh viêm màng não, viêm tai giữa hoặc viêm xoang. Hai bệnh đầu tiên là những bệnh có khả năng đe dọa tính mạng thường phải điều trị y tế chuyên sâu, đặc biệt là ở những người bị suy giảm hệ miễn dịch.
Cũng đọc: Vắc xin phòng bệnh viêm phổi
thủ tục
Ai nên tiêm vắc xin ngừa phế cầu?
Ngày nay, việc chủng ngừa phế cầu khuẩn là một phần của việc tiêm chủng cơ bản cho trẻ em do Ủy ban Tiêm chủng Thường trực (STIKO) của Viện Robert Koch khuyến nghị. Nó được sử dụng cho trẻ em như một biện pháp bổ sung để ngăn ngừa các bệnh ở trẻ em, nếu cha mẹ chọn. Trong trường hợp này, một loại vắc-xin chết được sử dụng, có chứa các thành phần của 13 loại phế cầu khuẩn phổ biến nhất.
Việc chủng ngừa cũng được khuyến khích cho những người trên 60 tuổi. Khi tuổi tác ngày càng cao, sức mạnh và khả năng của hệ thống miễn dịch của cơ thể bị suy giảm, do đó việc tiêm phòng vắc xin phòng bệnh có thể ngăn ngừa sự tiến triển của bệnh nghiêm trọng.
Ngoài ra, những người bị ức chế miễn dịch - dù bẩm sinh hay mắc phải - đều nằm trong số những bệnh nhân nên tiêm phòng phế cầu. Trong trường hợp khẩn cấp, hệ thống miễn dịch của bạn cũng sẽ không thể đối phó với tình trạng nhiễm trùng do vi khuẩn lớn.
Việc chủng ngừa cũng nên được thực hiện trên những người có thể được coi là "người mang mầm bệnh và nhân" và những người thường xuyên tiếp xúc với người. Việc tiêm phòng cúm thậm chí còn được chú ý nhiều hơn đến khía cạnh này. Nếu nhiễm trùng xảy ra, những người liên quan có thể lây nhiễm cho người khác. Ví dụ về các nhóm rủi ro này là thu ngân, tài xế xe buýt, bác sĩ và nhân viên y tế.
Đọc thêm về chủ đề:
- Tại sao bạn nên tiêm phòng?
- Viêm phổi ở tuổi già
Khi nào nên tiêm phòng?
Việc chủng ngừa được thực hiện ba hoặc bốn lần trong năm đầu tiên của thời thơ ấu.
Tiêm chủng chính nêu trên cho trẻ bắt đầu từ tháng thứ hai (nếu là vắc xin sống thì sớm nhất nên sử dụng từ tháng thứ chín), trong đó tiêm mũi đầu tiên trong ba mũi. Liều thứ hai được tiêm cho trẻ khi bốn tuổi và liều thứ ba khi trẻ khoảng 12 tháng. Nếu đứa trẻ là trẻ sinh non, STIKO khuyến cáo nên tiêm liều thứ tư của vắc-xin để đảm bảo chủng ngừa đầy đủ. Điều này diễn ra ở tuổi khoảng ba tháng.
Người lớn tuổi được khuyên từ 60 tuổi nên làm mới biện pháp bảo vệ bằng tiêm chủng. Nhưng bây giờ một loại vắc-xin được sử dụng không chỉ bao gồm 13 mà là 23 trong số các phân nhóm phế cầu khuẩn nguy hiểm nhất. Những người này sẽ chỉ được tiêm phòng một lần. Không nên làm mới liên tục trong khoảng thời gian ngắn trừ khi có chỉ định y tế nghiêm ngặt. Khoảng thời gian ngắn được sử dụng khi tiêm chủng được thực hiện trong khoảng thời gian ngắn trong vài năm.
Bạn cũng có thể quan tâm:
- Tiêm phòng cho trẻ
- Tôi có nên cho bé đi tiêm phòng không?
Nó là vắc-xin sống hay chết?
Không có quyết định tiêm giữa hai loại vắc xin này để chủng ngừa phế cầu. Hiện nay trên thị trường chỉ có 2 loại vắc xin chết nhưng chúng được bán bởi các nhà sản xuất khác nhau.
Tuy nhiên, sự khác biệt giữa hai loại vắc-xin này là vắc-xin sống vẫn chứa các phế cầu khuẩn sống nhưng đã bị suy yếu.
Mặt khác, vắc xin bất hoạt được đáp ứng với các thành phần riêng lẻ của vi khuẩn. Vì vậy, bạn có thể coi vắc-xin này như một chất lỏng với phế cầu khuẩn "hexed", do đó không còn bất kỳ vi khuẩn nguyên vẹn nào. Vì hệ thống miễn dịch của chính cơ thể chỉ có thể xác định một phần của vỏ vi khuẩn hoặc phần phụ của vi khuẩn, nên vắc xin chết cũng có thể đủ.
Thông tin thêm về chủ đề này có thể được tìm thấy tại: Tiêm chủng trực tiếp
sảng khoái
Việc tiêm nhắc lại thường chỉ được khuyến cáo một lần, cụ thể là đối với những người trên 60 tuổi. Sự gia tăng chỉ một lần này là đủ để chuẩn bị hệ thống miễn dịch chống lại các bệnh nhiễm trùng tiềm ẩn trong vài thập kỷ.
Trong một số trường hợp đặc biệt, có thể tiến hành bồi dưỡng thường xuyên hơn vì lý do y tế. Tuy nhiên, đây là những bệnh đặc biệt của hệ thống miễn dịch.
Thông tin chung về các loại vắc xin nên tiêm cho người lớn có thể tham khảo tại đây: Tiêm phòng cho người lớn
Ai không nên chủng ngừa?
Không nên tiêm chủng cho trẻ em hoặc những người bị bệnh vào thời điểm tiêm chủng đã định. Trong trường hợp này, chúng tôi khuyên bạn nên tạm dừng việc tiêm chủng và bắt đầu lại vào một ngày sau đó.
Về nguyên tắc, không có chống chỉ định tiêm chủng, trừ trường hợp dị ứng với một thành phần của vắc xin.
Đối với những người sau hai tuổi và trước 60 tuổi - với điều kiện không mắc các bệnh miễn dịch nghiêm trọng - thì không cần phải thực hiện tiêm chủng, vì hệ thống miễn dịch đủ mạnh để tự đối phó với bệnh nhiễm trùng này trong thời gian này.
Vì lý do này, các công ty bảo hiểm y tế thường không chi trả chi phí tiêm chủng cho những người này.
Rủi ro khi tiêm chủng
Giống như bất kỳ phương pháp điều trị y tế hoặc can thiệp y tế nào, việc tiêm phòng luôn đi kèm với một nguy cơ thiệt hại nhất định.Mỗi loại vắc-xin đều chứa các thành phần chất lỏng có khả năng gây dị ứng mà một số người có thể phản ứng. Dị ứng thường chưa được biết rõ, đặc biệt là ở trẻ nhỏ.
Các biến chứng tiềm ẩn khác bao gồm phản ứng bất thường của cơ thể với vắc xin. Trong hầu hết các trường hợp, lý do tại sao một số người phản ứng với phản ứng miễn dịch cực kỳ mạnh là hoàn toàn không rõ ràng và rất có thể có nguồn gốc từ một khiếm khuyết di truyền. Tuy nhiên, những phản ứng như vậy không thể lường trước được đối với tất cả các bác sĩ và do đó không thể tránh khỏi thực sự.
Trong một số trường hợp rất hiếm, vắc-xin cũng có thể dẫn đến sự bùng phát của một căn bệnh mà vắc-xin được cho là có khả năng bảo vệ. Về mặt lý thuyết, chủng ngừa phế cầu khuẩn có thể gây viêm màng não nếu các thành phần của vắc-xin không được coi là vô hại một trăm phần trăm. Thật không may, không thể theo dõi từng liều vắc xin riêng lẻ, vì vậy điều này có thể xảy ra trong một số trường hợp hiếm hoi. Tuy nhiên, nhìn vào các số liệu thống kê, khả năng tử vong vì bệnh phế cầu khuẩn cao hơn đáng kể so với một đợt tiêm phòng phế cầu khuẩn gây tử vong.
Thông tin thêm về điều này tại: Tiêm phòng có hại nhiều hơn lợi không?
Tác dụng phụ của tiêm chủng
Phạm vi của các phản ứng phụ sau khi chủng ngừa phế cầu khuẩn kéo dài từ các phản ứng tại chỗ đến toàn thân.
Các phản ứng tại chỗ bao gồm tấy đỏ vết chích và có thể ngứa trong vài giờ hoặc cảm giác nóng rát trong vài phút đầu sau khi chủng ngừa.
Tất nhiên, phản ứng dị ứng cũng có thể xảy ra, trong trường hợp không phức tạp nhất có thể được biểu hiện bằng phát ban đơn giản (còn gọi là mày đay) tại chỗ tiêm, nhưng trong trường hợp xấu nhất là sốc dị ứng.
Các phản ứng toàn thân khác của cơ thể là phát sốt hoặc xuất hiện các cơn đau đầu, đau cơ hoặc nhức mỏi tay chân.
Liên quan đến các bệnh có sẵn ảnh hưởng đến máu và hệ thống tạo máu, số lượng tiểu cầu được cho là đã giảm, tức là khả năng đông máu bị hạn chế hoặc thiếu máu.
Cũng đọc:
- Phát ban sau khi chủng ngừa - Nguyên nhân là gì?
- Tác dụng phụ khi tiêm chủng ở trẻ
Sốt sau khi tiêm phòng
Việc bị sốt sau khi tiêm phòng có thể được hiểu là một tín hiệu tốt chứ không phải là một tín hiệu xấu từ cơ thể, vì nó gợi ý rằng cơ thể phản ứng với loại vắc xin được đưa vào và có thể thiết lập "kế hoạch cho các tế bào miễn dịch thích hợp" trong cơ thể.
Theo quy định, sau khi tiêm vắc xin không sốt cao trên 39 độ. Nếu rơi vào trường hợp này, nên hỏi ý kiến bác sĩ hoặc bác sĩ nhi khoa để được rõ ràng.
Sốt phát sinh liên quan đến việc tiêm phòng khi các tế bào miễn dịch được cơ thể gọi ra gửi các chất truyền tin, một mặt thu hút các tế bào miễn dịch bổ sung, nhưng cũng làm tăng nhiệt độ mục tiêu của cơ thể.
Để biết thêm thông tin, hãy xem:
- Sốt sau khi tiêm phòng
- Sốt ở trẻ sau khi tiêm phòng
Đau sau khi tiêm phòng
Đau sau khi tiêm chủng cũng không nên là nguyên nhân đáng lo ngại, trừ khi nó tiếp tục trở nên tồi tệ hơn trong vài ngày tới. Như đã đề cập, các cơ và tay chân, ngoài ra còn nhức đầu, là một trong những tác dụng phụ thường gặp sau khi tiêm phòng phế cầu. Khu vực nơi tiêm vắc-xin cũng có thể nhạy cảm hơn với cơn đau đáng kể so với phần còn lại của cơ thể trong vài ngày. Điều này cũng là do các chất truyền tin của các tế bào miễn dịch, đảm bảo tăng khả năng hưng phấn của các sợi dẫn truyền đau của cơ thể con người.
Bạn có thể tìm thấy thông tin quan trọng dưới: Đau sau khi tiêm chủng - điều đó cần được lưu ý
Có thể tiêm vắc xin cúm và vắc xin phế cầu cùng một lúc không?
Tiêm chủng đồng thời là an toàn theo quan điểm y tế, trừ khi đó là một bệnh nhân bị suy giảm miễn dịch đã biết. Các lớp mầm bệnh cơ bản khác nhau đối với các loại vắc xin được đề cập. Trong việc tiêm phòng phế cầu, vi khuẩn là tác nhân gây bệnh. Tuy nhiên, trong trường hợp tiêm phòng cúm, đó là vi rút.
Thông thường, do hậu quả của bệnh cúm (do vi-rút cúm), nhiễm trùng phế cầu có thể xảy ra. Cũng trên trang web của STIKO không có dấu hiệu nào cho thấy không được phép tiêm chủng đồng thời.
Đọc thêm về việc tiêm phòng cúm tại:
- Tiêm phòng cúm
- Làm thế nào bạn có thể ngăn ngừa bệnh cúm?
Bạn có bị lây sau khi tiêm phòng không?
Vì là vắc-xin chết nên không có nguy cơ lây nhiễm từ người được tiêm chủng, vì không có mầm bệnh trong người, chỉ có các thành phần của mầm bệnh được coi là vô hại.
Các dấu hiệu bệnh tật, chẳng hạn như sốt nhẹ, đau cơ và khớp là những dấu hiệu cho thấy hệ thống miễn dịch đang phản ứng với việc tiêm phòng.
Như đã mô tả ở trên, trong một số rất hiếm trường hợp vắc-xin vẫn có thể chứa mầm bệnh nguyên vẹn gây bệnh. Khi đó người được tiêm phòng có thể lây cho những người xung quanh. Tuy nhiên, những trường hợp như vậy nằm trong khoảng tối đa là 1 trên 100.000.
chi phí
Chi phí tiêm chủng khác nhau tùy thuộc vào loại vắc xin. Thuốc chủng ngừa, có thể bao gồm 13 loại phụ của mầm bệnh phế cầu khuẩn, có thể được tìm thấy trên mạng với giá chỉ dưới 80 euro cho mỗi ống tiêm. Cần lưu ý rằng trẻ em cần tiêm ba hoặc có thể bốn liều vắc xin này. Tuy nhiên với số lượng lớn hơn cũng có giảm giá cho khách mua tư nhân.
Tuy nhiên, loại vắc-xin với các thành phần của 23 loại phụ, nghịch lý là chỉ có giá khoảng 36 euro, tức là thấp hơn một nửa so với vắc-xin khác. Đồng thời, có một số nhà sản xuất, điều này có thể giải thích một cuộc chiến giá gay gắt hơn giữa các nhà sản xuất, đó là lý do tại sao giá thấp hơn.
Công ty bảo hiểm y tế có bao trả chi phí không?
Nếu bạn thuộc một trong những nhóm người được khuyến nghị tiêm phòng phế cầu, công ty bảo hiểm y tế thường sẽ chi trả chi phí. Điều này bao gồm trẻ em và người lớn trên 60 tuổi.
Đối với tất cả những người khác, công ty bảo hiểm y tế có thể yêu cầu bằng chứng về chỉ định tiêm chủng. Bác sĩ tiêm chủng có thể đưa ra những điều này.